本文作者:热心肠研究院学术部数据科学家 高春辉博士
如果有两种或两种以上的方式去做某件事情,而其中一种选择方式将导致灾难,则必定有人会做出这种选择。
——爱德华·墨菲
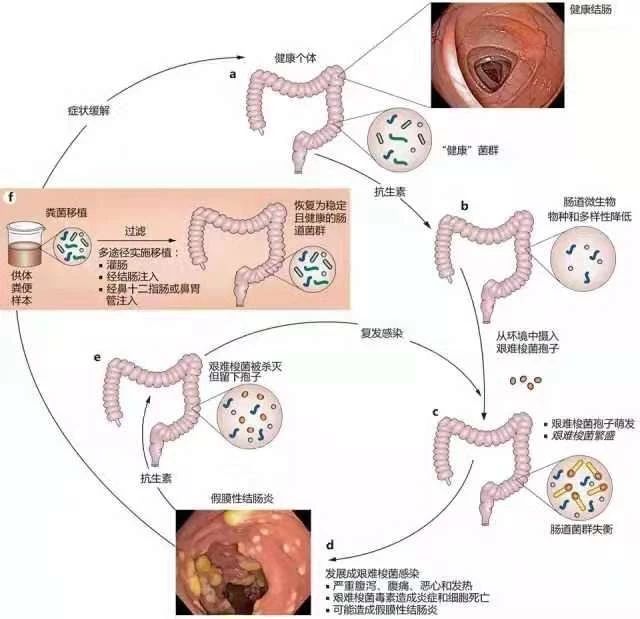
2019年6月13日,由于发生两起由粪菌移植引起的耐药性细菌菌血症病例,FDA 发出安全警示并开始强制性地审查相关临床实验。
10月31日 NEJM 杂志刊发3篇论文,进一步披露了事件的一些细节,并就供体筛选的方式以及如何提高粪菌移植的安全性进行了探讨。我们当天编发了这3篇论文的短科普,今天我们将对这一事件进行更深层次的挖掘和解读。
首先,我们来回顾一下事件发生的经过。
两名免疫低下的患者接受了实验性的粪菌移植手术后,感染了具有超广谱β-内酰胺类药物抗性的大肠杆菌,导致严重的菌血症,其中一名死亡;
事后调查显示,这两人在粪菌移植中使用的供体来自于同一个人;
在手术前,未对该粪便供体中的超广谱 β-内酰胺酶的存在进行检测;
出现问题后,才检测发现供体中耐药性大肠杆菌的存在,并且与两名患者中分离出的微生物相同。
这两个患者参与粪菌移植临床实验,并非是用于治疗艰难梭菌感染等广为人知的适应症,而是旨在揭示粪菌移植在一些疑难杂症中可能起到的治疗作用,尝试拓展粪菌移植的适应症。
在这个实验中,研究人员从年龄18-50岁的健康志愿者(18.5<BMI<25.0)中收集了粪便样本。这些样本在储存、搅拌、过滤、离心后,重悬在含40%甘油的生理盐水中。随后,使用两层耐酸性的羟丙基甲基纤维素包裹,制成了口服胶囊并保存在-80℃ 备用(不超过9个月)。

2019年1月,FDA 开始要求在粪菌移植的供体中筛查具有超广谱 β-内酰胺酶活性的微生物、诺如病毒、腺病毒、人嗜 T-淋巴细胞I/II型病毒抗体。但患者使用的胶囊于2018年11月制成,并没有进行这一检验。
一名患者是69岁的男性,患有丙肝病毒导致的肝硬化,参与了一项通过粪菌移植治疗疑难肝性脑病的临床研究。
2019年3月和4月,患者在3周内服用了15粒粪菌胶囊。
17天后患者报告了不良反应,开始发烧(38.9℃)和咳嗽。服用左氧氟沙星2天后未见改善,遂住院并确诊为菌血症,进行了14天的抗生素治疗后(包含住院和出院),情况逐渐稳定。
随后对其粪便样本进行检测,发现超广谱 β-内酰胺耐药性细菌已经从粪便中消失。
另一名患者是73岁的男性,患有骨髓增生异常综合征。
该患者正在准备进行异源造血干细胞移植,服用了大量免疫抑制药。在干细胞移植实施前曾服用了两次粪菌胶囊,时间分别是在造血干细胞移植手术前4天和前3天。
在输入异源造血干细胞的第5天(即服用粪菌胶囊后的第8天),开始出现发烧(39.7℃)、寒战和神志不清的症状,血液检查发现绝对中性粒细胞个数为0个/L。随后送入 ICU 抢救,2天后因重度菌血症死亡。
两名患者和粪菌供体中含有的大肠杆菌为血清型 O25:H4,经测序鉴定两两之间无或者仅有1个 SNP 位点差异,故应为同一来源。
除上述两名患者外,该供体的粪菌胶囊还被其他12名患者服用16人次,目的均为治疗艰难梭菌感染。这12名患者均未报告副作用。
对他们的粪便样本进行平板培养后,在6名患者中发现有超广谱 β-内酰胺耐药性细菌的存在,而在另外6名患者中则没有发现。
这些病例说明,正常情况下人体对粪菌移植中存在的耐药菌本来就具有一定程度的抵抗能力。
近几年,不断有研究发现多种疾病都与肠道菌群的失衡有关,这其中既包括肠道相关疾病,也包括各种代谢性、免疫性、神经性疾病和癌症等。
既然肠道菌群失衡会引起多种疾病,那么恢复肠道菌群平衡当然有望治疗一些疾病。于是,粪菌移植开始作为一种新兴的治疗手段,在这些疾病的治疗中发挥作用。
粪菌移植已被多个临床实验证实可以缓解溃疡性结肠炎、艰难梭菌感染等症状。这使得人们对使用粪菌移植治疗其它肠道菌群相关疾病浮想联翩。
目前,仅在美国每年至少进行10,000次粪菌移植。与此同时,在 ClinicalTrials.gov 上已经注册了约300项临床试验,如果加上其它注册系统则更多,这些试验旨在检查粪菌移植在各种传染性、代谢性、免疫性、神经性疾病和癌症中的效用。
而就在这时候,该来的终究还是来了。第一名患者因参与了针对神经性脑病粪菌移植实验后感染,而第二名患者则是因为一项监测粪菌移植对异源造血干细胞移植手术可能带来影响的临床试验加入了进来。
现在回过头来看,第二名患者,也就是死亡的那名患者所参与的临床实验有点莫名其妙,或者说过于超前了。
他本身因为移植手术的需要,服用了大量的免疫抑制剂,以避免移植 HLA-非匹配的造血干细胞必然带来的排异反应,所以身体对细菌感染的抵抗能力可以说相当的弱。这样的实验,风险和收益明显不对等。
而就在这样的情况下,还毅然进行了粪菌移植。这使得致病性大肠杆菌进入血液后,病人自身完全没有抵抗能力,其血液中的中性粒细胞个数居然为0。
由此可见,这两名患者进行粪菌移植本身就风险挺高的。可以说,“这两位患者及其医生有点太大胆了,或者说 FDA 之前对粪菌移植的监管太松了。”
2019年1月,FDA 开始要求在粪菌移植的供体中筛查具有超广谱 β-内酰胺酶活性的微生物。第一个患者进行粪菌移植的时候,则是2019年的3月。
但不幸的是,他们所使用的粪菌胶囊于2018年底制备,当时并未列入强制检测的范围。
在 NEJM 上发表的论文中,并没有披露第二个患者粪菌移植的时间,但有理由相信是发生在 FDA 公告之后。
NEJM:粪菌移植需要防范耐药性细菌带来的风险
NatureNew England Journal of Medicine [IF:70.67]
① 两人在粪菌移植后感染了具有超广谱β-内酰胺类药物抗性的大肠杆菌,导致严重的菌血症;② 一名患者是69岁的男性,患有肝硬化,参与一项通过粪菌移植治疗疑难肝性脑病的临床研究,其菌血症被治愈,后出院;③ 另一名是73岁的男性,患有骨髓增生异常综合征,在实施异体干细胞移植前服用了两次粪菌胶囊,后因重度菌血症死亡;④ 两人和粪菌供体中含有的大肠杆菌经鉴定为血清型O25:H4,两两之间无或者仅有1个SNP位点差异,故应为同一来源。
Drug-Resistant E. coli Bacteremia Transmitted by Fecal Microbiota Transplant
2019-10-30, doi:10.1056/NEJMoa1910437
【主编推荐语】2019年6月13日,由于发生两起由粪菌移植引起的耐药性细菌菌血症病例,FDA发出安全警示并开始强制性的审查相关临床实验,引起大家对粪菌移植这一新生治疗手段的巨大争论。三个多月过去了,NEJM杂志今天刊发了3篇论文,其中一篇来自于这两个患者的医生团队,披露了事件的一些细节。此外,他们还进一步讨论粪菌移植的安全措施,并特别指出了供体筛选的重要性。同期刊发的另两篇评论文章的解读见此(@gaoch)
如果第二个患者服用的胶囊能够多加一项超广谱 β-内酰胺酶活性检测,或许悲剧本可以避免。
(图片来自 openbiome 官网)
值得一提的是,据同期发表在 NEJM 上的一篇通讯介绍:早在2016年,OpenBiome 粪菌库就已经开始在其供体中筛查超广谱 β-内酰胺类药物抗性的细菌。
不过,OpenBiome 检测了15317名志愿者的粪便样本(因为前期初筛和复筛的缘故,实际参与人数小于此值,为571人),也并没有发现任何具有广谱β-内酰胺酶的耐药菌。

粪菌移植的材料本身异常复杂,包括真菌、原生动物、病毒、细胞因子和代谢产物等。确定它们中的哪些是有益的,哪些是有害的,在目前看来仍然是不可能完成的任务。
对此,Martin J Blaser 教授在同期配发的一篇评论中提到,随着粪菌移植的案例增多,更多的风险会暴露出来。
Martin J Blaser:正确认识粪菌移植带来的风险
New England Journal of Medicine [IF:70.67]
① 肠道微生态的失衡可以导致多种疾病,对于艰难梭菌感染来说FMT具有很好的疗效;② 当前,数百项旨在确定FMT在各种传染、代谢、免疫、神经性疾病和癌症中疗效的临床试验正在开展;③ 两名患者的事例提示FMT可能带有在事后才能确定的风险,改进供体筛选肯定会降低已知风险;④ 但FMT本身非常复杂,包括细菌、真菌、病毒等各种组分,或许很难确定具体的风险源;⑤ 所以要重视研发有针对性的益生菌组合或者益生元,以及考虑噬菌体治疗的可行性等。
Fecal Microbiota Transplantation for Dysbiosis — Predictable Risks
2019-10-30, doi:10.1056/NEJMe1913807
【主编推荐语】针对于粪菌移植(FMT)在临床上可能带来的风险,Martin J Blaser在NEJM杂志发表了评论文章,介绍了FMT在美国的发展情况,提示重视风险的同时也不能裹足不前,一方面开展更深入的供体筛查,另一方面寻找FMT的改进和替代疗法。NEJM同期刊发的另两篇相关文章的解读见此(@gaoch)
正如“墨菲定律”告诉我们的那样,该发生的总会发生。我们不必对此惊慌失措。现在的关键是需要合理评估粪菌移植可能带来的收益和风险,然后再决定是否进行粪菌移植。
Martin J Blaser 教授还谈到,供体筛选固然有利于降低风险,但与此同时,我们不能局限于供体筛查,而应该拓宽思路,寻找其它的可能性。
例如,可以研制由简单几种微生物组成的复合制剂,取代复杂的粪便来源材料进行粪菌移植;或者开发一些益生元,靶向诱导肠道菌群的结构变化,帮助重建肠道微生态平衡;另外,还应考虑使用噬菌体在内的替代品,以及开发专门针对于艰难梭菌的窄谱药物等。
粪菌移植是医学发展一个新领域,曾经入选世界十大医学突破,但是并非是一个万能疗法。
笔者认为,它是由于我们对肠道菌群微生态机制的认识不清,在缺乏针对性的调控措施下的权益之计。未来随着我们进一步揭示肠道菌群-饮食-宿主之间复杂相互作用的生态学机制,或许有一天借助于几种疗效明确的药品,甚至是食品,就可以达到治疗疾病的目的。
我们就此次事件,特别邀请了国内粪菌移植领域著名专家、中华粪菌库的主要负责人、南京医科大学第二附属医院张发明教授发表评论。他从5个角度全面阐述了自己的观点,并介绍了中华粪菌库在供体筛选、给入途径、溯源上的经验以及临床实验上的一些新进展。
![]()
以下是张发明教授的评论:
这两个特殊案例的报道,证明粪菌移植是存在风险的,对于发生严重不良事件的风险,我们需要重视。有几点需要说明。
1.针对供体:尽管这项研究说明了供体已经通过一系列的评估检查,但是并没有披露供体的其他信息,比如年龄以及平时的其它身体状况等。我们需要知道,美国的供体筛选方案里,年龄跨度是很大的,比如这些研究中采用的18-50岁。
对于中年以上的人群,其身体的免疫状态相对青少年而言,应该说更容易出现致病菌。因此,在我们建设的中华粪菌库(fmtBank)的筛选方案中,通常选择的是中小学生和低年级的大学生等低龄人群。
2. 针对受体:两个患者都是低免疫状态,很大程度上存在机会性感染的可能。另外,我注意到美国2名患者出现不良事件的时间相对滞后,有异于多数不良事件的发生规律。而且,他们在此期间服用的其他药物也可能对身体人为的免疫状态损伤发挥了重要的作用。
在我国,中华粪菌库拥有全球除难辨梭状芽孢杆菌感染之外的其他病种治疗的最大样本研究。中华粪菌库曾经支持了采用 FMT 对造血干细胞移植后肠道并发症的救治:
以及针对重症监护室严重腹泻患者的挽救性 FMT:
点击阅读:张发明团队:挽救性粪菌移植治疗ICU抗生素相关性腹泻
在取得了良好疗效的同时,没有发生直接由 FMT 导致的严重不良事件。
3. 针对途径:其选择的给入途径是口服,这可能在一定程度上不及结肠途径安全,对于一些特定风险的疾病,选择结肠的途径,如经内镜肠道植管途径,依据我们的研究证据,相对更安全。
4. 针对溯源:这案例充分说明,当出现不良事件之后,溯源非常重要,我们一直在国际上发论文呼吁,对治疗样品保存至少2年,我们自己要求自己是做到了。这次的事件对我们整个行业是一个警醒,希望同道朋友们引起重视。
5. 针对行业:此次事件发生后,一部分 FMT 的临床试验被 FDA 叫停。不过,FMT 对复发性难辨梭状芽孢杆菌感染的救治仍然照常进行。无论是在美国还是中国,都是按照各自独立的卫生管理政策在进行,针对 FMT 的管理也是如此。
在这件事情从2019年6月份在全球充分讨论后,不少人很焦虑。为了消除社会的恐慌情绪,中国菌群移植平台从2019年8月起实时公开不良事件汇总数据。
总之,数据表明:方法学决定临床结局。虽然发生了这样的严重不良事件,但是在整个粪菌移植治疗疾病的过程中,总的安全性很好。大家不必对此产生过度的恐慌。
在还原事件真相,表达惋惜遗憾的同时,我们也深感粪菌移植道阻且长,前路漫漫。不过,在热心肠研究院的内部讨论中,大家对粪菌移植的疗效和前景都保有乐观态度。
热心肠研究院院长、“热心肠先生”蓝灿辉以及热心肠研究院首席科学家李丹宜博士分别对于此次事件发表评论如下。
粪菌移植(FMT)在中医里很早就有记载,在这方面中国可以说是“先行者”。但是,对于现代医学来说它还是比较新的治疗手段,是在基础研究和临床实践中摸着石头过河。
目前的临床研究表明,FMT 在治疗复发性艰难梭菌感染方面非常有效,对于炎症性肠病也有一定作用。
由于 FMT 可以帮助恢复失调的肠道菌群,而菌群失调又是许多难治疾病的潜在致病因素之一,因此有大量临床试验在探索能否用 FMT 改善或辅助治疗功能性胃肠病、自闭症甚至癌症等缺乏有效疗法的疾病,也有不少研究在尝试对 FMT 进行标准化和优化。
关于 FMT 的风险,学术界有比较明确的共识:短期安全性高,但长期的潜在风险仍需进一步研究。
这一方面是由于长期安全性的数据仍在积累中,另一方面是人们对于肠道菌群的奥秘还所知甚少。人类肠道菌群中究竟存在哪些潜在的有害微生物?它们在什么情况下会引发疾病?移植后的菌群在不同人体内会如何变化,会对人体的代谢、免疫和神经系统等带来哪些影响?我们目前对于肠道菌群的了解可能还只是沧海一粟,仍有大量问题等待科学家解答。
在认识 FMT 的风险及对其进行优化上,人们恐怕还有相当长的道路要走。
因此,学界不少专家倾向于采用风险更为可控的菌群干预方法,来最终替代 FMT。例如特定的组合微生物制剂、靶向特定微生物的饮食干预和噬菌体疗法等,通过对整个菌群生态系统中的少数关键物种进行精确的调控,来达到恢复菌群平衡的目的。
不过,这也同样需要大量实验数据的积累,需要生态学、数学建模等交叉学科概念和技术的应用,也不是能一蹴而就的。
在现有条件下,FMT 在治疗某些疾病上具有独到的优势,也存在一些难以预知的风险,但可以预见的是,随着肠道菌群研究和临床实践的不断深入,FMT 将会变得更为完善,其风险也会更加可控。在新型疗法到来之前,FMT 仍会是挽救许多患者生命的有效手段。
首先,要理性和严肃看待这两个案例,它们的产生具有一定的偶然性,但也有一定的必然性。在免疫低下人群中采用活体微生物治疗,甚至是传统认为非常安全的益生菌疗法,容易产生一定的感染风险。
在既往实践中,粪菌移植一直未报道严重的副作用,而这次因为耐药性大肠杆菌造成患者的菌血症,尤其是一位患者最终死亡,是“必然性”转为了医疗事实,提醒人们务必在临床实践中要小心。
第二,科学机制上可以解释必然性,但是在医疗技术发展的早期出现死亡案例,容易被放大、过度解读,引起医生、患者甚至普通大众的恐慌,又需要不同的参与者要郑重看待、谨慎应对和积极优化。
产业界人士需要仔细去了解和分析案例细节,了解自身的产品研发、生产和施用等各个环节是否存在缺陷,将风险控制到最小程度;还需要去与医疗机构、医生和保险公司等紧密合作,去优化知情同意、应急抢救、医疗保险等细节工作,综合性降低运营风险。
第三,医疗救治总是需要在风险和受益之间找到平衡,因此虽然出现了严重副作用的案例,但我个人依然看好粪菌移植技术的发展。肠道菌群研究的突飞猛进充分证明了恢复健康、平衡的生态系统能带来健康益处,对于肠道微生态被严重破坏的患者,粪菌移植(当然是在更严格安全评估和操作下的移植)还会是重要的临床选择。
最后,通过更多粪菌移植案例的积累,尤其是产生足够可观的大数据,人类会在复杂的粪菌中找到精确的作用机制,特别是可以针对不同患者的具体情况,采用更为精准的应对方式。所以我也看好人工组合菌株、靶向性寡糖、噬菌体、新型抗生素、特定饮食干预等应用的前景。不过需要特别指出的是,只有基于充分、有效的数据积累和分析的应用才是最有前景的。
任何生命科学和医疗健康领域,都不会只有好消息,人类在认知和治疗疾病这条路上,永远会掺杂着兴奋和失望、成功和失败、治愈和死亡,我们不能因为粪菌移植“神奇”而放松警惕,也不需要因为负面案例而放弃对新生事物的持续探索。
这样的一篇长文,诚意地汇聚了我们能够想到的最客观、最冷静和最理性的思考。希望能够借本文让更多的人认识粪菌移植,不但了解其收益,也要知晓其风险。这样,才能促进中国的肠道菌群研究及与此相关的医疗、食品行业的安全、健康发展,最终造福广大的中国人民。